|

El
diagnóstico del accidente ofídico tiene sus fundamentos
en el conocimiento detallado de las características del cuadro
clínico y la actividad fisiopatológica del envenenamiento;
las cuales dependiendo del género o familia de la serpiente
se pueden resumir de la siguiente manera:
-
Aquel donde domina la patología local y sistémica
(edemas, equimosis, flictenas y trastornos de la coagulación),
provocados por el veneno de Bothrops, Bothriechis,
Bothriopsis, Porthidium, y Lachesis.
-
Aquel
donde domina la patología sistémica (neurotoxicidad,
rabdomiólisis, insuficiencia renal aguda), provocados
por el veneno de Crotalus y Micrurus.
Los
datos epidemiológicos nos orientan en forma clara en el diagnóstico.
Cada especie es más o menos característica de alguna
zona geográfica determinada (5).
A continuación presentamos una revisión detallada
de los accidentes provocados por serpientes de la familia Viperiade
en sus diferentes géneros: Bothrops, Bothriechis,
Bothriopsis, Porthidium, Crotalus y Lachesis,
así como también aquellos provocados por serpientes
de la familia Elapidae o serpiente de coral genero: Micrurus.


- Antes de
iniciar la seroterapia, tomar muestras sanguíneas para
los exámenes de laboratorio pertinentes:
Pruebas
de coagulación
• Tiempo Parcial de Tromboplastina ( PTT ).
• Tiempo de Protrombina ( PT ).
• Tiempo de coagulación ( TC ).
• Fibrinógeno.
Hemograma
Urea y Creatinina
Electrolitos
Creatinfosfokinasa ( CPK ) y Deshidrogenasa láctica (
DHL )
Examen de orinas
- Si existiera
evidencia clínica o de laboratorio de envenenamiento, iniciar
la seroterapia con suero específico (antibothrópico,
anticrotálico o antimicruríco) o, en su defecto,
suero antiofídico polivalente (antibothrópico-anticrotálico).
-
El antídoto es el único y efectivo tratamiento
en caso de mordedura de serpiente y el paciente debe recibir
la cantidad adecuada lo antes posible. No debería posponerse
la administración del antiveneno. Se pueden necesitar
hasta 20 ampollas del antiveneno para neutralizar los efectos
de la mordedura de una cascabel y otros crótalos. Los
niños pueden requerir una mayor cantidad del antídoto
debido a que, por lo general, el envenenamiento es mucho mayor
en las personas pequeñas que en las grandes (7).
-
El edema del miembro afectado puede comprometer la circulación
del mismo. El movimiento precoz y su elevación en ángulo
de 45 grados puede ser de ayuda. Asimismo, la aplicación
de compresas tibias pueden mejorar la circulación.
-
Si es posible, mantenga la extremidad afectada a nivel del corazón
o en posición horizontal. Si se mantiene la extremidad
afectada a un nivel más alto del corazón el antídoto
puede entrar en el organismo. Si se mantiene por debajo del
nivel del corazón, el edema puede ser mayor (7).
-
Administrar
analgésicos y tranquilizar al paciente. Evitar el uso
de drogas depresoras del sistema nervioso central.
- Controlar
signos vitales y el volumen urinario del paciente periódicamente.

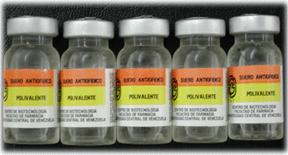 En
Venezuela, sólo se produce el suero antiofídico polivalente
(antibothrópico/anticrotálico), el cual se obtiene
de sueros de caballos hiperinmunizados con venenos provenientes
de serpientes del género Bothrops y Crotalus.
El suero antiofídico polivalente, se presenta en frascos
de 10 ml; donde cada ml, tiene la capacidad de neutralizar 1,5mg
de veneno crotálico y 2mg de veneno bothrópico. La
conservación de las ampollas se hace en neveras, evitando
la congelación. Estos antivenenos, tienen un plazo aproximado
de duración de tres años. Por lo cual, al término
del mismo deben ser reemplazados por nuevas unidades. Los sueros
antiofídicos pueden ser utilizados aún con fecha de
vencimiento. En estos casos, se usarán dosis mayores, observando
que no existan precipitados en los viales. La vía de administración
será la intravenosa, nunca subcutánea o intramuscular.
El suero debe ser diluido en 250 ml de solución glucosada
al 5% o salina, para su administración. En
Venezuela, sólo se produce el suero antiofídico polivalente
(antibothrópico/anticrotálico), el cual se obtiene
de sueros de caballos hiperinmunizados con venenos provenientes
de serpientes del género Bothrops y Crotalus.
El suero antiofídico polivalente, se presenta en frascos
de 10 ml; donde cada ml, tiene la capacidad de neutralizar 1,5mg
de veneno crotálico y 2mg de veneno bothrópico. La
conservación de las ampollas se hace en neveras, evitando
la congelación. Estos antivenenos, tienen un plazo aproximado
de duración de tres años. Por lo cual, al término
del mismo deben ser reemplazados por nuevas unidades. Los sueros
antiofídicos pueden ser utilizados aún con fecha de
vencimiento. En estos casos, se usarán dosis mayores, observando
que no existan precipitados en los viales. La vía de administración
será la intravenosa, nunca subcutánea o intramuscular.
El suero debe ser diluido en 250 ml de solución glucosada
al 5% o salina, para su administración.
El
uso de antiveneno específico exige el conocimiento de tres
principios básicos (6):
Especificidad
del antiveneno:
Los antivenenos neutralizan aquellos venenos contra las cuales
fueron específicamente preparados, aunque existan algunas
excepciones de actividad cruzada, es decir, de neutralización
parcial.
Precocidad
en la administración: El tratamiento debe
ser instituido con rapidez para así neutralizar precozmente
los efectos del veneno. Evitando cuadros graves o bien la aparición
de complicaciones o secuelas irreversibles.
Dosis
suficiente y única: Debe administrarse
la cantidad necesaria de antiveneno para cada accidente, según
el animal agresor y las características del cuadro clínico.
Por otra parte, la aplicación se efectuará en dosis
única, ya que el fraccionamiento puede dejar veneno circulante
activo. Como la cantidad inoculada del mismo no se relaciona con
el peso de la víctima y sí con el animal agresor,
la cantidad de antiveneno será la misma para adultos y
niños.

Hoy
día, las pruebas para detectar hipersensibilidad a sueros
hiperinmunes en pacientes portadores de accidentes ofídicos,
no son utilizadas, ya que las mismas no tienen valor predictivo.
Por ésta razón el médico debe estar presente
al momento de administrarlos, de forma tal que pueda observar el
desarrollo de cualquier reacción de hipersensibilidad y tratarla
oportunamente.
Cuando se presentan reacciones de hipersensibilidad a la seroterapia,
estas pueden ser de instalación rápida o de aparición
tardía.
 Aquellas
reacciones de instalación rápida, ocurren generalmente
dentro de las primeras 24 horas posteriores a la administración
del antiveneno. Ellas pueden ser leves, moderadas o graves. Los
mecanismos de producción son: Aquellas
reacciones de instalación rápida, ocurren generalmente
dentro de las primeras 24 horas posteriores a la administración
del antiveneno. Ellas pueden ser leves, moderadas o graves. Los
mecanismos de producción son:
Anafiláctico:
mediado por la IgE y sólo se presentan en individuos sensibilizados
al suero de caballo; donde dicha sensibilización se obtiene
por contacto permanente con estos animales o por una seroterapia
anterior.
Reacción
anafilactoide:
donde no está presente la sensibilización anterior.
En estos casos, la reacción se presenta por activación
del complemento sin la participaciónde anticuerpos, se liberan
los componentes C3 y C5a, los cuales degranulan mastocitos y basófilos
liberando por lo tanto mediadores farmacológicos activos
que van a desencadenar un cuadro clínico parecido a la reacción
anafiláctica
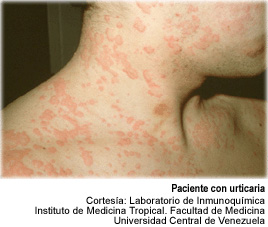
Las reacciones tardías se desarrollan en un plazo de 5 a
24 días posteriores al uso del antiveneno. Se caracterizan
por: fiebre, urticaria, dolores articulares, proteinuria, linfadenopatías
y neuropatías. En estos casos, la IgG o la IgM son los responsables
de desencadenar la enfermedad llamada Del Suero.
La
utilización de esteroides o antihistamínicos para
prevenir el desarrollo de estas reacciones, son objeto hoy en día
de no pocas críticas a su uso, ya que se ha demostrado, que
a pesar de su administración antes de aplicar el antiveneno,
en muchos casos no previenen la aparición de reacciones de
hipersensibilidad.
El tratamiento de las reacciones a la seroterapia se hará
de la siguiente manera:
| Adrenalina |
1:1000:
0,3 - 0,5 ml vía subcutánea. La vía endovenosa
se reservará para los casos severos y sólo pacientes
jóvenes |
| Hidrocortisona |
Dosis
de 500 mg. a 1g vía intravenosa (VIV) en 30 segundos;
en casos refractarios repetir la dosis a los 60 minutos después
de la primera dosis. |
| Antihistamínicos |
Tipo
Clorofeniramina, dosis: 20mg VIV una sola vez. |
| Aminofilina |
En
caso de presentarse broncoespasmos: Dosis de 5mg/kg/peso. |
En
las reacciones tardías, se indica el uso de Prednisolona.

Epidemiología
En Venezuela aproximadamente el 80% de los accidentes ofídicos
son causados por serpientes de los géneros Bothrops,
Bothriechis, Bothriopsis y Porthidium.
La distribución geográfica es amplia en nuestro territorio;
predominan como zonas endémicas, áreas tropicales
y subtropicales, principalmente aquellas representadas por bosques
húmedos del piso tropical y subtropical, piedemontes, márgenes
de ríos y quebradas. Son serpientes agresivas que en muchas
ocasiones pueden provocar accidentes graves (5).
Fisiopatología:
El veneno del Bothrops posee acción proteolítica,
coagulante, hemorrágica y nefrotóxica. Aunque no existe
acuerdo unánime al respecto, el predominio de un efecto sobre
los otros estaría, al parecer, vinculado con la edad del
animal agresor.
Diagnóstico
Los signos y síntomas encontrados en el paciente, portador
de un accidente bothrópicos, bothriéchicos, bothrópsicos
o porthídicos dependen fundamentalmente de los efectos fisiopatológicos
del veneno. Así la clínica, está conformada
por evidentes alteraciones en la región anatómica
afectada, cuyas características son las siguientes:
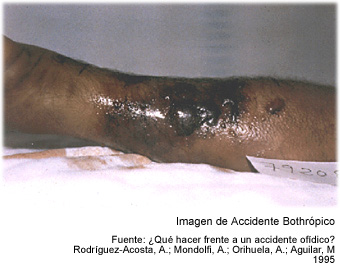
-
Dolor en el sitio de la mordedura que se acompaña, a
veces, de sensación urente. Puede quedar localizado o
irradiarse a lo largo del miembro (6). Es de
aparición rápida y de variable intensidad.
-
Edema
circunscrito, que no deja fovea y que puede extenderse al resto
del miembro lesinado, comprometiendo en mayor o menor grado
la función de dicho miembro (6), calor
y rubor que pueden aparecer durante las primeras horas del accidente.
-
Flictenas
de contenido seroso o serohemático, incluyendo veneno
activo (6).
-
La
necrosis de los tejidos, no siempre presente, se insinúa
entre la primera y seguda semana de ocurrido el accidente, y
es más frecuente cuando se aplican localmente tratamientos
o maniobras inadecuadas (succiones, cortaduras, cauterización
, torniquetes ,etc.) (6) .
-
El
accidente bothrópico puede comprometer el estado general,
exteriorizándose por signos y síntomas tales como:
fiebre, epigastralgia, vómitos biliosos, hipotensión
arterial, trastornos visuales, hematemesis, melena , hematuria,
etc. (6).
-
Un
eventual estado de shock puede derivar en la insuficiencia renal
como consecuencia de una necrosis tubular (6).
-
La
infección sobre agregada puede sobrevenir cuando hay
una ulceración de evolución tórpida o bien
por inoculación de gérmenes durante el acto de
la mordedura (6) .
-
Muchas
de estas manifestaciones, pueden estar ausentes en caso de que
el accidente sea provocado por un Bothrops, Bothriechis,
Bothriopsis o Porthidium juvenil; en los cuales;
la acción del veneno está generalmente restringida
a provocar alteraciones hemorrágicas (3).
-
La
muerte puede sobrevenir dentro de las primeras 72 horas como
consecuencia del shock irreversible, hemorragias generalizadas
e insuficiencia renal (6).
-
La
letalidad del accidente bothrópico, sin tratamiento,
es cercana al 8%, disminuyendo con la administración
de antiveneno específico a 0,5 – 0,7% (6).
Clasificación
del caso
|
Edema |
Número
de segmentos
corporales afectados (a)
|
Diámetro
del miembro
afectado = % en cm vs
miembro sano (b)
|
Limitación
Funcional (c)
|
Asintomático |
Ausente
o presente
|
Un
segmento |
<
10 % |
Ausente |
Leve |
Presente |
Un
segmento |
Del
10-20 % |
Ausente
o presente
|
Moderado |
Presente |
De
dos a tres segmentos
|
Del
20-30% |
Presente |
Presente |
Presente |
Más
de tres segmentos
|
>
32 % |
Severa |
Tabla
1
Accidentes Bothrópicos, Bothriéchicos,
Bothrópsicos y Porthídicos. Características
del edema, según la gravedad del caso
(a)
Ver figura 1, (b) Ver figura 2, (c) Observar capacidad
de movimiento
|
Por
otra parte, el cuadro predominante, desde el punto de vista sistémico,
es el trastorno hemorrágico. La mayoría de los venenos
bothrópicos, bothriéchicos, bothrópsicos y
porthídicos reducen su efecto a una acción tipo trombina;
se consume fibrinógeno, para formar un monómero de
fibrina, poco estable e incapacitado para polimerizar y formar coágulos.
La hemorragia puede ser evidente y de aparición temprana:
gingivorragia, micro y macrohematuria.
Clasificación
del caso
|
TC
(a) |
Pruebas
de laboratorio
PT (b) - PTT (c)
|
Fibrinógeno |
Fibrinógeno |
Normal |
Normal |
Normal
200-400 mg/dl |
Leve
|
Prolongado
o
Incoagulable
|
Normal
o Prolongado
|
120-160
mg/dl
|
Moderado |
Incoagulable |
Prolongado |
70-110
mg/dl
|
Grave |
Incoagulable |
Incoagulable |
<
70 mg/dl
|
Tabla
2
Accidente Bothrópico, Bothriéchico,
Bothrópsico y Porthídico: Trastornos de la
coagulación según la gravedad del caso
(a)
TC (Tiempo de coagulación): normal, hasta 10 minutos;prolongado,
10 a 30 minutos; incoagulable, > 30 minutos
(b) PT (Tiempo de protrombina): Normal, entre 11 y 13 segundos;
prolongado > de 13 segundos
(c) PTT (Tiempo parcial de protrombina): Normal, entre 35
y 45 segundos; prolongado > de 45 segundos
(d) Fibrinógeno: Normal, entre 200 y 400 mg/dl
|
La oliguria o anuria pueden aparecer en las primeras 24 horas del
accidente. Si el accidente bothrópico es grave, el shock
suele dominar el cuadro clínico.
Clasificación
del caso
|
Hemorragias
(a)
|
Trastornos
de la función renal (b)
|
Shock |
Asintomático |
Ausentes |
Ausentes |
Ausentes |
Leve |
Presentes
o ausentes
|
Ausentes |
Ausentes |
Moderado |
Presentes |
Presentes
o ausentes |
Ausentes |
Grave |
Presentes |
Presentes
o ausentes |
Presentes
o ausentes
|
Tabla
3.
Accidente Bothrópico, Bothriéchico,
Bothrópsico y Porthídico: Alteraciones sistémicas
según la gravedaddel caso
(a):
Hemorragias, gingivorragias, epistaxis, hematuria.
(b): Función renal alterada, oliguria, anuria, retención
azoada.
.
|
La identificación del ejemplar, se hace por la presencia
de foseta termorreceptora, pupila vertical, colores grisáceos
o amarillentos, vientre marfil o cubierto de manchas moradas (mapanare
y tigra mariposa).

Tratamiento
El Tratamiento del accidente bothrópico consiste, además
de las medidas generales, en la utilización del antiveneno
a dosis adecuadas y por vía intravenosa. En este sentido,
la correcta identificación de los signos y síntomas,
orienta la terapéutica.
El control de la eficacia de la neutralización del veneno,
se puede efectuar indirectamente, por pruebas de laboratorio:
- Tiempo
parcial de tromboplastina (PTT).
- Tiempo
de protrombina (PT).
- Tiempo
d coagulación (TC).
- Fibrinógeno.
Gravedad |
Manifestaciones
Clínicas |
Tratamiento
Miligramos de veneno a ser neutralizados.
|
Locales |
Sistémicas |
Evaluación
inicial |
Principalmente
edema |
(1)
Hemorragia
(2) Trastorno renal
(3) Shock
(4) Trastornos de la coagulación
(5) Fibrinógeno
|
|
Asintomático |
Presente
ó
ausente
|
(1)(2)
(3) Ausentes
(4) Normales
(5) 200/400 mg/dl |
No
administrar antiveneno |
Leve |
Presente |
(1)
Presente ó ausente
(2) (3) Ausente
(4) Prolongado
(5) 120/160 mg/dl
|
100
mg
(5 ampollas)
Intravenoso
|
Moderado |
Presente |
(1)
Presente
(2) Presente ó ausente
(3) Ausente
(4) Incoagulable
(5) 70/110 mg/dl
|
200
mg
(10 ampollas)
Intravenoso
|
Grave |
Presente |
(1)
Presente
(2) (3) Presente ó ausente
(4) Incoagulable
(5) < 70 mg/dl
|
300
mg
(15 ampollas)
Intravenoso |
Tabla
5.
Accidente Bothrópico, Bothriéchico,
Bothrópsico y Porthídico
Resumen de las manifestaciones clínicas y tratamiento
a seguir según la gravedad del caso |
Aproximadamente 6 horas después de dosis adecuadas de antiveneno,
el 50% de los niveles plasmáticos de fibrinógeno son
restaurados, por síntesis hepática. Si a las 12 horas
de iniciado el tratamiento, la sangre permanece incoagulable, se
debe proceder a la administración adicional de suero antiofídico,
para neutralizar 100 mg de veneno.
Si como hemos planteado, la conducta terapéutica, tiene como
base los datos clínicos, debemos entonces tener presente
la posibilidad de la ausencia de los mismos, cuando la atención
del accidentado es precoz o al ser efectuadas maniobras (torniquetes)
antes de la atención médica. En estos casos, los trastornos
de la coagulación sanguínea pueden presentarse tardíamente;
lo cual, se explica por la deficiente absorción del veneno.
Es fundamental la realización de nuevas pruebas de coagulación
a intervalos de 2 horas; en estos casos, el tiempo de coagulación
(TC) es el método más indicado, por lo sencillo de
su ejecución.
 La
utilización de anticoagulantes como la heparina, está
contraindicada, ya que ésta no inhibe la conversión
del fibrinógeno en fibrina, cuando es provocada por enzimas
procoagulantes del veneno; éstas actúan directamente
sobre el fibrinógeno, obviando el sitio de inhibición
de la heparina. No es común, la instalación de una
Insuficiencia Renal Aguda (IRA) en los accidentes bothrópico,
bothriéchico, bothrópsico y porthídico: sin
embargo, la corrección de los trastornos hidroelectrolíticos,
con un buen control de los niveles de urea y creatinina, pueden
prevenir la IRA en un accidente grave. La oliguria, es un signo
de alarma, por lo que el control de la diuresis horaria, un manejo
hidroelectrolítico adecuado y el uso de diuréticos
osmóticos y/o de Asa de Henle, como la furosemida, están
indicados. La
utilización de anticoagulantes como la heparina, está
contraindicada, ya que ésta no inhibe la conversión
del fibrinógeno en fibrina, cuando es provocada por enzimas
procoagulantes del veneno; éstas actúan directamente
sobre el fibrinógeno, obviando el sitio de inhibición
de la heparina. No es común, la instalación de una
Insuficiencia Renal Aguda (IRA) en los accidentes bothrópico,
bothriéchico, bothrópsico y porthídico: sin
embargo, la corrección de los trastornos hidroelectrolíticos,
con un buen control de los niveles de urea y creatinina, pueden
prevenir la IRA en un accidente grave. La oliguria, es un signo
de alarma, por lo que el control de la diuresis horaria, un manejo
hidroelectrolítico adecuado y el uso de diuréticos
osmóticos y/o de Asa de Henle, como la furosemida, están
indicados.
En lo referente a los trastornos locales, el tratamiento debe ser
orientado a limitar el daño tisular y prevenir el síndrome
compartimental. En este sentido, la elevación del miembro
afectado, en ángulo de 45 grados y la movilización
precoz de las articulaciones comprometidas, permite la reducción
de los edemas.
Estudios realizados por métodos de ELISA del líquido
contenido en las flictenas, demostraron la presencia de veneno en
las mismas; por lo cual, en presencia de éstas, se debe realizar
una limpieza quirúrgica y lavados con abundante agua y jabón.
La zona expuesta se debe cubrir con antibióticos tópicos.
En las lesiones locales, el dolor puede dominar la sintomatología;
por lo cual, se indica el uso de analgésicos.

Epidemiología
El número de accidentes provocados por serpientes del género
Lachesis en nuestro país, es prácticamente desconocido.
Al igual que en otros países como Costa Rica, Colombia y
Brasil, donde la incidencia es bastante baja.
En Venezuela, solo se ha descrito una especie: la Lachesis muta
muta, llamada comúnmente Cuaima concha de piña,
Daya o Verrugosa. Se trata de una especie de gran porte (hasta 3.5
metros de longitud) la cual, se encuentra desde el nivel del mar
hasta los 1.800 metros de altura. Su distribución geográfica
está restringida, a las selvas de oriente y sur de los pisos
tropical y subtropical de nuestro país.

Diagnóstico
Las bases para establecer el diagnóstico del accidente lachésico,
están en el conocimiento de los efectos fisiopatológicos
provocados por la acción de este veneno. Se describe un síndrome
localizado y otro sistémico.
A nivel local, el cuadro clínico es poco diferenciable de
aquel provocado por serpientes del género Bothrops,
Bothriechis, Bothriopsis y Porthidium:
dolor, edema, equímosis, flictenas y necrosis; sin embargo,
por la cantidad de veneno inyectado, si la evolución es larga,
tienden a ser más graves y extensas.
A nivel sistémico, las alteraciones hematológicas,
gastrointestinales, cardiocirculatorias y neurológicas, dominan
el cuadro clínico estableciendo el diagnóstico diferencial
con los accidentes bothrópico, bothriéchicos, bothrópsicos
y porthídicos. Los trastornos de la coagulación se
deben al consumo de fibrinógeno y disminución de la
protrombina provocando incoagulabilidad sanguínea.
Los trastornos gastrointestinales se manifiestan tempranamente con
la aparición de cólicos abdominales y diarrea, la
cual en la medida que aparecen los trastornos de coagulación
se torna sanguinolenta. Por otro lado, los trastornos cardiocirculatorios
se hacen evidentes con la aparición de la hipotensión
severa, lipotimias, bradicardia y ruidos cardíacos hipofonéticos.
La sintomatología neurológica se asemeja a la producida
por serpientes del género Crotalus, predominando
los síntomas de ptosis palpebral, paresia de los músculos
de la nuca y el cuadro final de parálisis respiratoria.
La identificación de la serpiente se hace por su color de
fondo amarillo naranja, cubierto por figuras romboideas, su gran
tamaño, foseta termorreceptora y pupila vertical.
Tratamiento
En el accidente lachésico, la terapéutica debe ser
dirigida a la pronta neutralización del veneno circulante;
corrección de la hipovolemia, la hipotensión arterial,
la bradicardia y los cólicos abdominales, en este sentido,
la administración de suero anti-lachésico para neutralizar
entre 150-300 mg de veneno. De persistir la hipotensión arterial,
una vez corregidas las pérdidas hidroelectrolíticas,
se indicará Dopamina a dosis de 2-5?g/kg-peso por minuto
por vía intravenosa. A dosis menores (1-3??g/kg/peso por
minuto), se consigue un efecto vasodilatador selectivo sobre las
arteriolas renales y mesentéricas por estimulación
de los receptores dopaminérgicos mejorando el flujo sanguíneo
renal y la diuresis. Al diluir 500 mg de Dopamina en 250 ml de solución,
obtenemos una concentración de 500.000 µg/ 250 ml,
de solución. La administración se hace con microgotero.
La tasa de infusión es como sigue: microgotas por minutos
= ml por hora; 60 microgotas = 1 ml por minuto. Por ejemplo, si
deseamos administrar Dopamina a dosis de 5m g/kg. por minuto, a
un paciente de 75 kg. de peso, se plantea el problema como sigue:
- Peso del
paciente: 75 Kg. La dosis deseada es de 5 µg/Kg. Se multiplica
la dosis deseada por el peso del paciente para saber la dosis
total: 75 x 5= 375 µg. Entonces si 500.000 µg estan
contenidos en 250 ml, ¿cuantos ml contendrán 375
µg?. La incognita "X" es la cantidad de ml requeridos,
esta es de 0,18 ml.
- Siendo
los 0,18 ml la dosis que hay que administrar, se quiere saber
a cuantas gotas por min equivale dicha cantidad. Entonces si
1 ml son 60 microgotas ¿cuantas microgotas son 0,18 ml?,
la incógnita "X" es igual a 10,8 (11) microgotas
por min.
|
Clasificación
del caso |
Clínica
|
Veneno
a neutralizar |
Vía |
Lachésico |
Grave |
Signos
locales evidentes
Bradicardia - Hipotensión - Diarrea
|
150-300
mg |
I.V |
Micrúrico |
Asintomático |
Sin
Clínica |
Sin
Clínica |
-0- |
Grave |
Insuficiencia
respiratoria aguda, Fascies miasténica.
CDK y DHL elevadas. |
30
mg |
I.V |
Tabla
6
Accidente
Lachésico y Micrúrico. Clasificación
del caso y terapéutica
|

Epidemiología
Aproximadamente el 0,5% de los accidentes ofídicos en Venezuela
son provocados por Micrurus o serpientes de coral.
Estos ofidios generalmente son de cuerpo y cabeza bastante pequeños,
lo cual sumado a su condición de proteroglifas hacen difícil
el envenenamiento. En nuestro país, son once las especies
de corales conocidas de las cuales, el Micrurus isozonus
y el Micrurus dissoleucus son las más comúnmente
relacionadas con el accidente (4).
Estas serpientes son de hábitos diurnos y vespertinos, su
distribución es amplia en el territorio nacional, pudiéndose
encontrar desde el nivel del mar hasta los 2.500 mts. de altitud.
Diagnóstico
Los accidentes causados por serpientes de coral, se caracterizan
por la inmediata aparición de los síntomas de envenenamiento;
lo cual se explica, por la rápida absorción y el bajo
peso molecular de la neurotoxina. Es común, que aquellos
pacientes portadores de accidentes por Micrurus, relaten
el contacto con este tipo de serpientes las cuales son fácilmente
diferenciables de otros ofidios por sus vivos colores.

En la zona de la mordedura generalmente existe solamente leve ardor
o dolor, acompañado de sensación hipoestésica.
En ocasiones aparece escaso edema circunscrito al área de
la mordedura. A los pocos minutos pueden aparecer mareos, cefalea
y estado nauseoso, insinuándose el compromiso sensitivo-motor
que abarca el miembro afectado para luego generalizarse a los nervios
craneanos, sobre todo los pares V, IX y X, configurando una fascies
neurotóxica típica (6).
En el examen físico se comprueban trastornos de la deglución
(parálisis velopalatina), disartria, crisis de sofocación,
parálisis de los músculos respiratorios, crisis hipotensiva
y parálisis flácida de los miembros. La presencia
de de midriasis progresiva constituye un signo de mal pronóstico
(6).
Estos accidentes, se clasificarán como asintomáticos
en caso de ausencia de signos y síntomas de envenenamiento
o en su defecto, como graves por la gran incidencia de la parálisis
respiratoria de rápido desarrollo, observada en pacientes
con evidencia clínica de envenenamiento.
Algunos accidentes por Micrurus pueden cursar con la elevación
de las enzimas musculares (CPK, DHL) lo cual, indica lesión
de la musculatura esquelética (Rabdomiólisis).
La muerte puede producirse entre tres y cuatro horas (6).
Los accidentes que curan no dejan habitualmente secuelas reconocibles
(6).
La identificación de los ejemplares, se hace por sus anillos
de colores rojo, blanco amarillento y negros que cruzan el contorno
del cuerpo. La presencia, de colmillos menores, no retráctiles,
rígidamente implantados en el maxilar superior. NO poseen
foseta termorreceptora.
Tratamiento
En la ocasión de iniciar un plan terapéutico en el
caso de un accidente por Micrurus, el clínico debe
tener presente que las neurotoxinas de las corales suramericanas
presentan en algunos casos una acción presináptica
y en otros una acción post-sináptica o la combinación
de ambas. En este sentido, el uso de anticolinesterásicos
revierte el bloqueo mioneural provocado por la toxina de acción
post-sináptica. Evaluado el caso, se aplicarán dosis
suficientes de suero antimicrúrico para neutralizar 30mg
de veneno. Posteriormente, ante la posibilidad de que el cuadro
clínico responda o no al uso de anticolinesterásicos,
se puede indicar la administración de Clorhidrato de edrofonio
a dosis de 10 mg intravenosa. Los efectos de este fármaco
se manifiestan en forma inmediata, siempre y cuando la parálisis
muscular sea a expensas de una neurotoxina post-sináptica.
De ser así, se debe iniciar inmediatamente la terapéutica
con anticolinesterásicos bajo el siguiente esquema:
- Previo
a la administración de neostigmina, debemos siempre usar
0,5 mg de Sulfato de Atropina (1amp = 1ml/0,5mg) por vía
intravenosa para obtener un aumento de la frecuencia cardíaca
en un orden de aproximadamente 20 latidos por minuto.
- Neostigmina
(prostigmine: 1 ampolla – 0,5 mg): administrar una ampolla
de 0,5 mg por vía intravenosa con intervalos de 30 minutos
entre cada administración.
- Seguidamente,
se continúa la administración de Neostigmina (0,5
mg), a intervalos progresivamente mayores conforme se obtenga
una respuesta clínica. La recuperación total ocurre
alrededor de las 24 horas después de iniciado el tratamiento.
- Se
completa la terapéutica con medidas de sostén y
soporte ventilatorio.

Epidemiología
Aproximadamente el 15% de los accidentes ofídicos, en Venezuela
corresponden a aquellos provocados por serpientes de cascabel (Crotalus).
En nuestro país, estos ofidios son encontrados frecuentemente
en zonas geográficas con bajo índice pluviométrico:
regiones xerófilas del piso tropical, sabanas, piedemontes
de zonas secas, con temperaturas medias anuales de 28 grados y baja
humedad atmosférica.
Son especies
poco agresivas, que al ser sorprendidas o molestadas, denotan su
presencia con un ruido característico, emitido por un apéndice
córneo ubicado en la punta de la cola (cascabel). Cuando
mudan la piel, esta serpiente puede perder este apéndice,
lo cual eventualmente, pudiera provocar una confusión en
el diagnóstico morfológico; siendo entonces necesario,
recurrir al estudio detallado de las alteraciones clínicas
locales, sistémicas y de laboratorio, para establecer el
diagnóstico del accidente.
La letalidad del accidente crotálico sin tratamiento específico
oscila entre 65 y 72% de los casos, descendiendo a 12%, cuando es
tratado (6).
Diagnóstico
La clínica, generalmente establece las bases del diagnóstico,
por la presencia de una sintomatología neurológica
predominante; siendo variables los efectos fisiopatológicos
ocasionados por las toxinas crotálicas, dependiendo del área
geográfica de donde provenga el accidente en cuestión
(especies crotamino positivas o crotamino negativas). La presencia
de síntomas inespecíficos, tales como malestar general,
náuseas y sudoración que aparecen precozmente, son
el resultado de modificaciones inducidas a nivel de sistemas farmacológicamente
activos y no por la acción directa de las toxinas del veneno.
A nivel local, por la poca actividad proteolítica del veneno,
las alteraciones se reducen a dolor y edema circunscrito al sitio
de la inoculación. Posteriormente, la parestesia y sensación
de adormecimiento sustituyen al dolor en el sitio de la mordedura.
A nivel sistémico, los trastornos neurológicos se
hacen evidentes, con la instalación de una facies miasténica,
con ptosis palpebral bilateral, oftalmoplejía, diplopía,
dificultad para la acomodación, con la consecuente visión
borrosa. Estos trastornos son el producto de la acción tóxica
del veneno crotálico, el cual provoca un bloqueo presináptico
de la unión mioneural (6).
Al cuadro neurológico se asocia el síndrome nefrohemolítico
exteriorizado por anemia, hemoglobinuria, albuminuria y cilindruria
(6).
 En
casos graves, se puede presentar parálisis de los músculos
respiratorios, comenzando por los músculos intercostales
y diafragma, que deviene en un cuadro de asfixia, que puede llevar
a la muerte. La parálisis de los músculos de la región
velopalatina, deviene en las dificultades de la deglución.
El veneno de Crotalus posee una actividad miotóxica,
la cual se evidencia por el desarrollo de rabdomiólisis,
lesionando la musculatura esquelética y liberando hacia el
plasma, enzimas tales como: Creatinfosfokinasa (CPK), Deshidrogenasa
láctica (DHL) y mioglobina. Esta alteración se manifiesta
con dolores musculares generalizados y orinas oscuras, debidas a
la presencia de mioglobina en este líquido biológico.
Los hallazgos anatomopatológicos, de la biopsia muscular,
están dados por la presencia de necrosis extensa del músculo,
con homogenización, floculación y fragmentación
del sarcoplasma. La elevación de la CPK y DHL, en ausencia
de infarto al miocardio, o accidente cerebrovascular, confirman
el diagnóstico de rabdomiólisis. El accidente crotálico,
puede evolucionar a una insuficiencia renal aguda (IRA). Previa
a esta situación, se describe una elevación de elementos
nitrogenados, como urea y creatinina, así como elevación
del potasio sérico; esto se origina por una necrosis tubular
aguda hipercatabólica, la cual, puede por lo tanto ameritar
una diálisis precoz. En
casos graves, se puede presentar parálisis de los músculos
respiratorios, comenzando por los músculos intercostales
y diafragma, que deviene en un cuadro de asfixia, que puede llevar
a la muerte. La parálisis de los músculos de la región
velopalatina, deviene en las dificultades de la deglución.
El veneno de Crotalus posee una actividad miotóxica,
la cual se evidencia por el desarrollo de rabdomiólisis,
lesionando la musculatura esquelética y liberando hacia el
plasma, enzimas tales como: Creatinfosfokinasa (CPK), Deshidrogenasa
láctica (DHL) y mioglobina. Esta alteración se manifiesta
con dolores musculares generalizados y orinas oscuras, debidas a
la presencia de mioglobina en este líquido biológico.
Los hallazgos anatomopatológicos, de la biopsia muscular,
están dados por la presencia de necrosis extensa del músculo,
con homogenización, floculación y fragmentación
del sarcoplasma. La elevación de la CPK y DHL, en ausencia
de infarto al miocardio, o accidente cerebrovascular, confirman
el diagnóstico de rabdomiólisis. El accidente crotálico,
puede evolucionar a una insuficiencia renal aguda (IRA). Previa
a esta situación, se describe una elevación de elementos
nitrogenados, como urea y creatinina, así como elevación
del potasio sérico; esto se origina por una necrosis tubular
aguda hipercatabólica, la cual, puede por lo tanto ameritar
una diálisis precoz.
Los trastornos hemorrágicos, se presentan en aproximadamente
el 45% de los pacientes, probablemente, casi imperceptibles en los
Crotalus, venezolanos, que en los norteamericanos; aunque
con discretas manifestaciones clínicas, donde es evidente
la presencia de afibrinogenemia, alargamiento del tiempo de coagulación
(TC), tiempo parcial de tromboplastina (PTT) y tiempo de protrombina
(PT), lo cual indica la presencia de una fracción hemorrágica,
en el veneno de cascabeles nacionales (5).
La muerte puede sobrevenir entre la 24 y las 48 horas o al cabo
de una semana, como consecuencia de una insuficiencia renal (2).
Cuando cura no deja secuelas neurológicas aparentes (6).
La identificación del ejemplar se hace por los colores, que
van del fondo marrón grisáceo, pasando por el franco
amarillento, hasta llegar al casi negro (Crotalus ruruima),
sobre el cual se pueden observar rombos (Crotalus durissus cumanensis
terrificus, Crotalus pifanorum), o un moteado irregular
de color blanco (Crotalus vegrandis). Foseta termorreceptora,
pupila vertical y en la mayoría de los ejemplares un cascabel
en la punta de la cola.

Tratamiento
El tratamiento del accidente crotálico, se debe establecer
en base a la clasificación inicial del caso (asintomático,
moderado o grave) y a la evolución del cuadro clínico.
En este sentido, el tratamiento de primera elección consiste
en la administración de suero anticrotálico o suero
antiofídico polivalente (Antibothrópico-anticrotálico),
suficientes para neutralizar 150 mg de veneno en casos moderados
o 300 mg de veneno en casos graves.
Si se evidencian signos de rabdomiólisis, con mialgias generalizadas,
se indica el uso de antiinflamatorios no esteroideos (AINES), tales
como el Diclofenac sódico, por vía parenteral, a dosis
de 75 mg cada 12 horas. Si se presenta oliguria, a pesar de una
correcta hidratación, el uso de diuréticos osmóticos
(Manitol al 18 ó 20%) a dosis de 2,4/Kg de peso, por vía
intravenosa, permite reducir la reabsorción tubular de mioglobina,
además de forzar la diuresis.
Para impedir la disociación del fragmento de mioglobina hacia
un compuesto tóxico, se indica la administración de
bicarbonato de sodio, a dosis de 88-132 mEq, disueltos en un litro
de solución glucosada al 5%, a fin de mantener el pH urinario,
por encima de 6.5.
El accidente crotálico que cursa con insuficiencia respiratoria
aguda, requiere asistencia ventilatoria y control cardíaco.
La seroterapia adicional, está orientada a la neutralización
de 150 mg de veneno crotálico y su indicación, será
dada por la persistencia de valores elevados de CPK y DHL después
de las 24 horas siguientes a la administración de dosis inicial
de suero antiofídico polivalente o suero anticrotálico.
|
Manifestaciones
clínicas |
Tratamiento
|
Gravedad |
Facies
miastémica
|
Mialgias |
Orinas
Oscuras
|
Oliguria
Anuria
|
TC
TPP
PT
|
|
Asintomático |
Ausente |
Ausente |
Ausente |
Ausente |
Normales |
Normales |
Moderado |
Discreta |
Ausente
ó presente
|
Ausente
ó presente
|
Ausente |
Normales
ó alterados
|
150
mg
Intravenoso
|
Grave |
Evidente |
Presente |
Presente |
Ausente
ó presente
|
Normales
ó alterados
|
300
mg
Intravenoso
|
| Tabla
7. Accidente Crotálico. Clasificación del caso
y tratamiento según su gravedad. |

Las complicaciones
del accidente provocado por serpientes venenosas, van a depender
de la gravedad del envenenamiento, el género de serpiente
que lo provoca y el tiempo transcurrido entre el accidente y la
atención médica.
Recomendaciones
generales
- El médico,
al momento de evaluar a un paciente portador de un accidente provocado
por una serpiente venenosa, está en la obligación
de interpretarlo como una emergencia médica.
- El correcto
diagnóstico etiológico o clínico permitirá
al médico enfrentar las posibles complicaciones tanto clínicas
como quirúrgicas. En tal sentido, la evaluación
inicial de los edemas, flictenas y necrosis local y la observación
de la evolución de estos trastornos, permite la intervención
oportuna para limitar el daño.
- La función
renal, respiratoria y hemodinámica requiere de monitorización
permanente.
- En muchos
casos, es necesario la seroterapia adicional; por lo cual la evaluación
periódica de los factores de la coagulación y la
observación de la evolución de los trastornos neurológicos
es necesaria.
Complicaciones
clínicas
- Insuficiencia
Renal Aguda: es comúnmente observada en el accidente crótalico;
se produce por necrosis del túbulo renal, caída
del flujo plasmático renal y por depósito de mioglobina
producto de la rabdomiólisis, presente en este tipo de
envenenamiento. Es menos común la instalación de
la insuficiencia renal aguda en el accidente bothrópico.
- Coagulación
Intravascular Diseminada (C.I.D.): puede presentarse en un accidente
bothrópico grave o en un accidente lachésico.
- Desprendimiento
prematuro de placenta: es la complicación más frecuente
en una embarazada portadora de un accidente ofídico que
curse con trastornos de coagulación.
- Insuficiencia
Respiratoria Aguda: puede presentarse en accidentes crótalicos
graves o en accidentes micrúricos sintomáticos.
- Hemorragias:
- A nivel
gastrointestinal: se presentan cuando existen lesiones previas
(Ulcus gastroduodenal, Diverticulitis, etc.)
- Accidente
cerebrovascular hemorrágico: poco frecuente, pero es
necesario tenerlo presente.
- Hemorragias
en capa a nivel del mesenterio: pueden provocar dolor abdominal
y evolucionar hacia un shock. El diagnóstico diferencial
con abdomen agudo quirúrgico es importante.
- Abscesos:
Se presentan como una complicación tardía del accidente
bothrópico y lachésico, en el sitio de la mordedura.
Complicaciones quirúrgicas
Las complicaciones quirúrgicas son típicas de los
accidentes bothrópicos y lachésicos. El síndrome
compartimental, la necrosis y la pérdida de la irrigación
sanguínea por éstasis venoso y trombosis a nivel capilar,
así como la limitación de la función del miembro
afectado, son comunes en los accidentes graves. El tratamiento de
las complicaciones se hace con base en las pautas terapéuticas
indicadas en cada caso.
Antibioticoterapia
En ningún caso, el uso de antibióticos, se indicará
como profiláctico. En caso de infecciones locales se indican
Penicilinas Sintéticas en combinación con Trimetoprim-Sulfametoxasol
a dosis terapéuticas.
Tipo
de herida |
Historia
de inmunización
Menos de tres dosis ó ignorada
|
ó
Toxoide tetánico
Tres o más dosis
|
Herida
leve no contaminada (Micrurus o serpiente no venenosa) |
Aplicar
Toxoide:
1) Menor de 7 años: DPT, 3 dosis con intervalos de
2 meses.
2) Mayor de 7 años: Aplicar toxoide tetánico
o doble ( DT ) 3 dosis con intervalos de 2 meses.
No aplicar suero antitetánico.
|
Aplicar
(1) dosis de Toxoide, si han transcurrido más de 5
años, de la última dosis.
No aplicar suero antitetánico
|
Toda
herida, inclusive puntiforme (originada por Bothrops, Crotalus
y Lachesis) |
Aplicar
Toxoide tetánico:
1) Menor de 7 años: DPT, 3 dosis con intervalos de
2 meses.
2) Mayor de 7 años: Toxoide ó doble (DT) 3 dosis
con intervalos de 2 meses
APLICAR suero antitetánico:Administrar 5000 u vía
intramuscular (I.M.) ó inmunoglobulina antitetánica
(250 u), vía I.M.
|
Solo
aplicar toxoide tetánico, si han transcurrido más
de 5 años de la última.
No aplicar suero antitetánico.
|
Tabla
8. Profilaxis del Tétano en caso de heridas
Adaptado de: Centers for Diseases Control, Ann. Int. Medicine,
103: 896-905 (1985).URL:
http://www.cdc.gov/travel/diseases/dtp.htm
|

- Centers
for Diseases Control,
Ann. Int. Medicine, 103: 896-905 (1985) [En línea]. URL:
http://www.cdc.gov/travel/diseases/dtp.htm [enero 2002]
- Giron,
M.E.; Pinto, A.; Finol, H.J., Aguilar, I & Rodriguez-Acosta,
A.
- Kidney structural and ultrastructural pathological changes induced
by uracoan rattlesnake (Crotalus Vegrandis Klauber 1941) venom.
J. Sub. Cytol. Pathol., 34: 447-459, 2002.
- Machado
A; Rodriguez-Acosta, A. Animales venenosos y ponzoñosos
de Venezuela. Publicaciones Del Cdch De La Ucv. Caracas, Venezuela.
1997.
- Pifano,
F., Trujillo, M. & Rodríguez – Acosta, A.
Sobre el emponzoñamiento producido por las corales ponzoñosas
del trópico amercano especialmente en Venezuela. Med Crit
1(4): 96-101.1986.
- Rodríguez-Acosta,
A.; Mondolfi, A.; Orihuela, A.; Aguilar, M.
¿ Qué hacer frente a un accidente ofídico?
Primera edición. Venediciones C.A, Caracas, Venezuela.
1-108 Pp. 1995.
- Rodriguez
C., Omaña, B.
Clínica Y Tratamiento De Los Accidentes Ofidicos De Venezuela.
Mimeo. Hospital Leopoldo Manrique T. Caracas, Venezuela. 1999.
- Snakebite
emergency first –aid information [en línea]
. URL: www.xmission.com/~gastown/herpmed/snbite.htm [enero 2002].
|
|